ThermaCare Wärme gegen Muskelschmerzen
Nutzen Sie ThermaCare Wärmeumschläge bei punktuellen Schmerzen für verspannungsbedingte Muskelschmerzen.
Wenn Sie schmerzhafte knotenartige Verhärtungen in der Muskulatur von Nacken, Schultern, Rücken oder Beinen spüren, leiden Sie möglicherweise an Myogelosen. Diese komplexen, chronischen Muskelverhärtungen gehen häufig auf andauernde Muskelverspannungen, Überlastung oder Durchblutungsstörungen zurück. Wie entstehen Myogelosen, wie zeigen sie sich und was können Sie dagegen tun?
Myogelosen sind verspannungsbedingte, meist stark druckempfindliche Knotenbildungen im Muskelgewebe. Diese tastbaren Muskelverhärtungen können ungefähr erbsen- bis olivengroß werden und strahlen auf Druck als Triggerpunkte in benachbarte Regionen aus.
Auch wenn Myogelosen oft mit Muskelverhärtungen oder (Muskel-)Hartspann gleichgesetzt werden, gibt es feine Unterschiede zwischen den Störungsbildern: Während einfache Muskelverhärtungen bei akuten Belastungen nur vorübergehend entstehen und eher diffus und großflächig in der Muskulatur wahrgenommen werden, sind Myogelosen chronische, punktuell verhärtete Muskeln, die mit einer lokal begrenzten Stoffwechselstörung, wie einer leichten Entzündungsreaktion, einer verminderten Durchblutung und deutlichen Veränderungen im Gewebe einhergehen.
So kann es vorkommen, dass die betroffenen Muskelareale im Laufe der Zeit degenerieren und schrumpfen (atrophieren). Die auch als gelartig bezeichneten Verhärtungen können häufig noch unter Narkose und nach dem Tod ertastet werden, was ihren chronischen Charakter unterstreicht.
Hartspann hingegen betrifft ganze Muskelgruppen oder größere Bereiche eines Muskels und zeichnet sich durch eine dauerhafte reflektorische (automatische, auf Reflexen basierende) Spannung im gesamten Muskel aus, die sich unter Narkose abbauen kann. Bei Muskelhartspann lassen sich in der Regel keine Knötchen ertasten, weil der gesamte Muskelstrang verdickt ist.
Zu den Muskeln, die die Körperhaltung stabilisieren und dadurch stark beansprucht werden, zählen die Rückenstrecker, die links und rechts entlang der Wirbelsäule verlaufen. So können sich im Bereich der Lenden-, Brust- und Halswirbelsäule sogenannte „paravertebrale“ (neben der Wirbelsäule befindliche) Myogelosen entwickeln.
Auch die Schulter-Nacken-Muskulatur und die Muskeln im seitlichen Hals sind anfälliger für Myogelose, da wir oft zu Fehlhaltungen wie Rundrücken oder „Handynacken“ und damit zu Nacken- und Schulterverspannungen neigen.
Hier können gehäuft muskuläre Knotenbildungen (umgangssprachlich: „Knubbel“) auftreten:
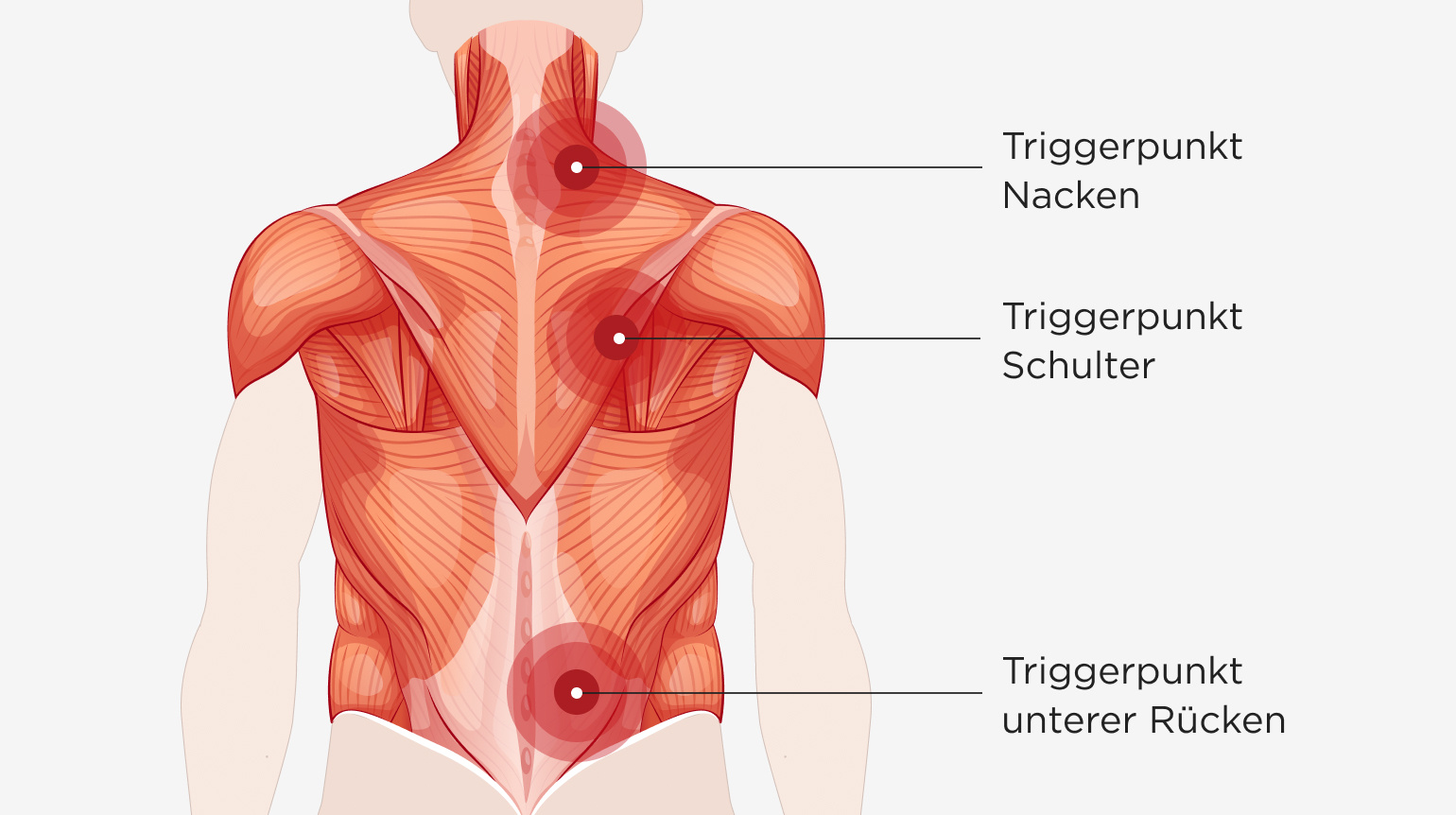
Myogelosen treten häufig neben der Wirbelsäule auf
In den meisten Fällen entwickelt sich die Myogelose als Folge eines dauerhaft erhöhten Muskeltonus oder muskulärer Dysbalancen, die durch chronische Überbeanspruchung der Muskulatur, Haltungsfehler, mangelnde Bewegung und/oder psychische Faktoren entstehen. Sie kann jedoch auch als Begleitsymptom bestimmter schwerwiegender Erkrankungen auftreten.
Bei Verdacht auf Myogelose, wenn Sie z. B. selbst schmerzhafte knotenartige Verhärtungen in Ihrer Muskulatur festgestellt haben, sollten Sie die Beschwerden ärztlich abklären lassen.
Bei kurzfristigen akuten Beschwerden können möglicherweise schon Hausärzt:innen helfen. Für Probleme des Bewegungsapparats und der dazugehörenden Muskulatur sind zunächst einmal Orthopäd:innen zuständig. Ist die Myogelose Symptom einer weiteren Erkrankung, sollten – je nach Ursache – Expert:innen der Neurologie, Rheumatologie, Schmerzmedizin, Psychiatrie oder Psychosomatik aufgesucht werden.
Die Diagnosestellung orientiert sich an den folgenden Untersuchungen:

Eine Triggerpunkttherapie kann Muskelverhärtungen lösen
Um schmerzhafte knötchenartige Muskelverspannungen in Nacken, Schultern, Rücken oder Gesäß aufzulösen, empfiehlt sich eine Kombination aus symptomatischen (die Symptome lindernden) und kausaltherapeutischen (die Ursachen angehenden) Behandlungsmethoden.
Mit symptombezogenen Therapieformaten lassen sich kurzfristig Beschwerden lindern, Myogelosen auflösen und eine gewisse Schmerzreduktion und Mobilisierung erreichen, was vor allem im akuten Stadium und für die Fortführung der Therapie förderlich ist.
Im weiteren Verlauf der Behandlung sollten mögliche Ursachen, wie andauernde Fehlhaltungen, Bewegungsmangel und Überlastungen mit kausaltherapeutischen Ansätzen behandelt werden, sodass chronische Myogelosen nachhaltig gelöst werden können.
Liegen den Verhärtungen eigenständige Krankheitsbilder zugrunde, müssen diese natürlich parallel medizinisch behandelt werden.
Myogelosen sind verspannungsbedingte, schmerzhafte Knotenbildungen im Muskelgewebe. Diese tastbaren Muskelverhärtungen können ungefähr erbsen- bis olivengroß werden und strahlen auf Druck als Triggerpunkte in benachbarte Regionen aus.
Myogelosen selbst sind meist harmlos, da sie eine lokale Muskelverhärtung darstellen, die primär durch Überlastung, Fehlhaltungen oder Stress entsteht. Sie können jedoch zu erheblichen Einschränkungen im Alltag führen und unbehandelt chronisch werden. Myogelosen können auch auf andere gesundheitliche Probleme hinweisen, weshalb eine frühzeitige Abklärung und Behandlung sinnvoll ist.
Myogelosen werden in der Regel nicht operativ entfernt, da sie eine funktionelle Verhärtung des Muskelgewebes darstellen und keine strukturelle Veränderung wie ein Tumor oder eine Zyste sind, die chirurgisch entfernt werden müssen. Seltene Ausnahmen bilden chronische Muskelverdickungen, die Nerven in Mitleidenschaft ziehen können.
Ja, unter bestimmten Umständen kann man Myogelosen im MRT (Magnetresonanztomographie) erkennen. Sie können sich als örtlich verdichtetes oder unspezifisch verändertes Muskelgewebe zeigen, welches aufgrund einer lokal verminderten Durchblutung, vermehrten Flüssigkeitseinlagerung oder Entzündungsreaktion in der Bildgebung sichtbar wird. Das MRT gilt bei Myogelosen allerdings nicht als das Diagnoseinstrument der Wahl.
Jens Lamsfuss und Swantje Bargmann, „Mechanisms of Thermal Treatments in Trigger Points of the Skeletal Muscle: Computational Microstructural Modeling“, European Journal of Mechanics – A/Solids 99 (2023).
Jerrold Petrofsky, Michael Laymon und Haneul Lee, „Local Heating of Trigger Points Reduces Neck and Plantar Fascia Pain“, Journal of Back and Musculoskeletal Rehabilitation 33, Nr. 1 (2020).
Roger Wang und Sarah Choxi, „Cervical Myofascial Pain“, in Pain Management: A Problem-Based Learning Approach, hrsg. von Magdalena Anitescu (2018).
Leonid Kalichman, Natalie Bulanov und Aryeh Friedman, „Effect of Exams Period on Prevalence of Myofascial Trigger Points and Head Posture in Undergraduate Students: Repeated Measurements Study“, Journal of Bodywork and Movement Therapies 21, Nr. 1 (Januar 2017), 11–18.
J.P. Shah et. al, „Myofascial Trigger Points Then and Now: A Historical and Scientific Perspective“, PM&R 7 (2015), 746–761.
Robert Gerwin, „Differential Diagnosis of Trigger Points“, Journal of Musculoskeletal Pain 12, Nr. 3–4 (2004), 23–28.
A. Windisch et. al, „Morphology and Histochemistry of Myogelosis“, Clinical Anatomy 12 (1999), 266–271.
M. J. Schneider, „Tender Points/Fibromyalgia vs. Trigger Points/Myofascial Pain Syndrome: A Need for Clarity in Terminology and Differential Diagnosis“, Journal of Manipulative and Physiological Therapeutics 18, Nr. 6 (Juli–August 1995), 398–406.